
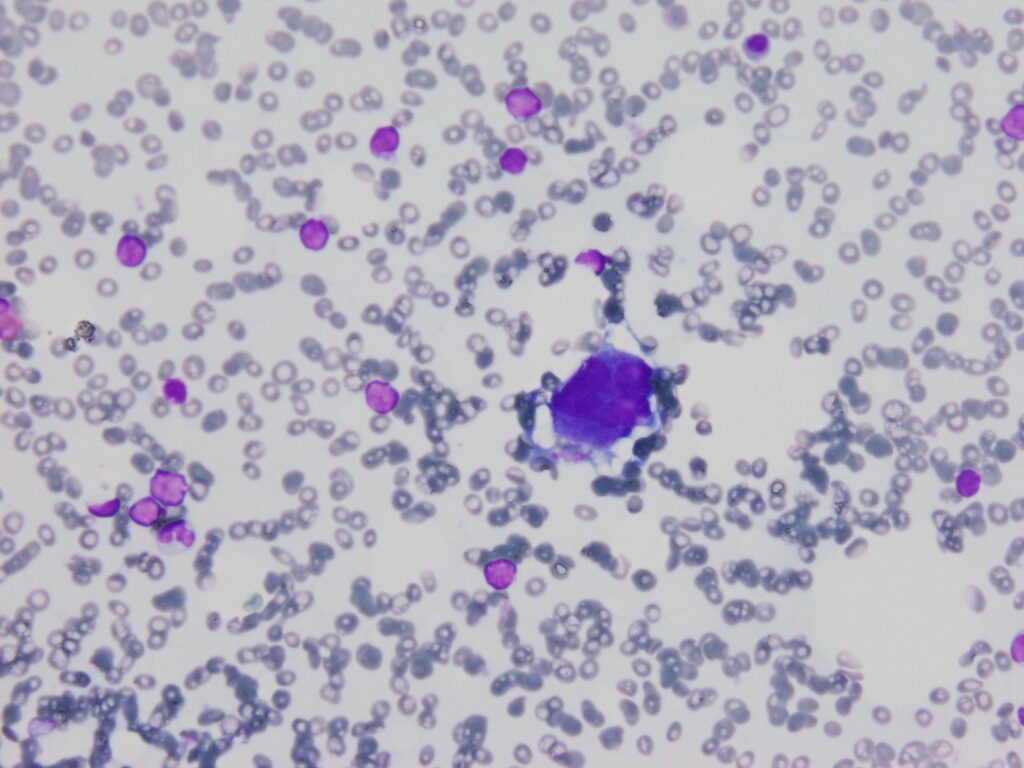
マントル細胞リンパ腫Mantle cell lymphoma (MCL) は、一般的に予後不良な悪性リンパ腫のひとつである。
マントル細胞リンパ腫は日本の全悪性リンパ腫の3%程度を占め, 60歳代半ばの男性に多い.リンパ節マントル帯のナイーブ B 細胞が腫瘍起源と考えられ,多くの場合, CCND1遺伝子再構成を伴う.臨床的に,その他の低悪性度B細胞性リンパ腫(慢性リンパ球性白血病・小型細胞リンパ腫 や 濾胞リンパ腫)と比較してはるかに増殖能が高く,化学療法に抵抗性で生存期間の中央値は3~5年と予後不良な疾患である.2017年WHO分類で MCL は大きく2つの亜型に分類された.すなわち(1) リンパ節や節外臓器病変を形成する予後不良な古典的 MCL(classical MCL)と,(2)末梢血や骨髄,脾臓の病変を形成し,脾辺縁帯リンパ腫に類似した病態と比較的緩徐な経過を示す白血化非節性 MCL(leukemic non-nodal MCL)である.
マントル細胞リンパ腫(Mantle cell lymphoma:MCL)は 1994 年 Harris らにより REAL 分類のなかの独立した疾患概念として提唱され,2001年新WHO分類 第 3 版 で記載された比較的新しい疾患単位である.リンパ濾胞のマントル層を構成するB細胞性腫瘍であり(B1 細胞由来とする説もある,節性病変としてリンパ節浸潤がもっとも多いが,節外病変として消化管浸潤も高率に認められる.
血液病学会 HP
リンパ節濾胞のマントル層(暗殻)を構成するB細胞と同じ細胞表面形質を有する腫瘍である。免疫組織学的にはCD5とcyclin D1およびSOX11が陽性で,分子遺伝学的には染色体転座t(11;14)(q13;q32)に伴うBCL-1(CCND1)遺伝子再構成を有する独立した疾患単位である1)。
わが国での発症頻度は,全悪性リンパ腫の3%程度である。発症年齢中央値は60歳代半ばで男性に多い。約90%は初発時に病期Ⅲ,Ⅳの進行期で,表在リンパ節腫大以外に70%程度は節外病変を有し,骨髄浸潤は半数以上,脾腫は30%以上,消化管浸潤も30%以上に認められる。
免疫組織化学染色ではcyclin D1陰性例が15%程度存在し,cyclin D1陽性例に比べ予後良好と報告されている。SOX11はcyclin D1陰性例も大半は陽性となり診断に有用である。
WHO分類(2017)では,分子亜型として新たにMCL,leukemic,non-nodal typeが記載された。脾辺縁帯リンパ腫に類似した病態と比較的潜行的な臨床経過を特徴とする。また,in situ MCLと記載された初期病変は,in situ mantle-cell“neoplasia”として治療適応外病変と位置づけられた。
MCLの病期分類には,他の非ホジキンリンパ腫と同様にAnn Arbor分類が用いられる。予後予測モデルとして,International Prognostic Index(IPI)とは別に,年齢,Performance status(PS),血清LD,末梢血白血球数の4因子について配点を規定し,総点数により予後をlow,intermediate,highの3群に層別するsimplified MCL International Prognostic Index(MIPI)が提唱され,IPIより予後予測能が高いことが示されている。
さらに,Ki-67免疫染色陽性率(MIB-1 index)はMIPIの4因子とは異なる独立した予後因子であり,Ki-67免疫染色陽性率を加えたMIPIbも提唱されている。また,リツキシマブ導入以降では年齢,PS,骨髄浸潤,末梢血白血球数,血清LD,血清アルブミンの6因子を用い,予後をlow,low-intermediate,high-intermediate,highの4群に層別するrevised MIPIも新たに提案されている。
MCLにおいても中枢神経系(CNS)再発が少なからず認められる。Ki-67免疫染色高陽性率やblastoid variantなどCNS浸潤リスクを有する例ではCNS再発予防に留意する必要があるが,推奨されるCNS予防治療法は確立していない。
Mantle cell lymphoma pathology update in the 2016 WHO classification, こちら。
nnMCLは、最近、2016年に更新されたWHO分類のリンパ系悪性腫瘍において、MCLのサブタイプとして報告された。これは通常、リンパ節腫脹がないかまたは目立たない程度で、脾腫がみられる。白血病性疾患としては緩徐な経過を示す。これらの症例は、しばしば慢性リンパ球性白血病(CLL)に類似した小細胞の形態を示し、SOX11陰性で、CD200を発現し、25-50%の症例ではCD5が陰性であることがある。古典的MCL(cMCL)とは異なり、これらの腫瘍の多くはIGHVが変異しており、t(11;14)(q13;q32)に加え、染色体変化が全くないか、または非常に少ない核型である。これらの臨床的、生物学的に差があるにもかかわらず、この低悪性度nnMCLのゲノム発現は、他のサブタイプよりもcMCLに類似している。また、SOX11陰性のcyclin D1陽性マントル細胞病変が確認されたことから、nnMCLはMCLの亜型であることが示唆された。nnMCLとcMCLの亜型は、特定の遺伝子発現にも違いがある。nnMCLにはSOX11発現によって発現するcMCL特有の腫瘍浸潤特性と血管新生能がないことが示唆されている。SOX11は、現在、両方のサブタイプを識別するために有用である。しかし、SOX11の発現は通常、リンパ節生検の免疫組織化学で調べられるが、多くのnnMCLは白血病型で組織検体が得られない。16の遺伝子の発現に基づく新しい分類が開発され、cMCLとnnMCLは区別できるようになった。nnMCLとcMCLは、リンパ節転移、乳酸脱水素酵素、免疫グロブリン重鎖遺伝子変異の有無、管理方法、ゲノムの複雑さ、CDKN2A/ATM欠失が異なるが、17p/TP53異常の割合は両サブグループで同等である。 nnMCLの方がcMCLより生存率が高い(3年OS92%対69%、P=0.006)。さらに、ゲノムとTP53/CDKN2A異常は、cMCLとnnMCLの両方のサブタイプにおいて、OSの短縮と関連していた。したがって、このアッセイと遺伝子異常の組み合わせは、MCLの2つのサブタイプを認識できる。



コメント