2022年7月25日、国内初のサル痘患者が確認された。感染が確認されたのは東京都在住の30代男性。
ネットニュースの情報、こちら。
以下、サル痘について
参考
江川和孝.各論1.ヒトサル痘.化学療法の領域.2017: 33(9). pp.67-74
国立感染症研究所 HP
サル痘monkeypoxは、サル痘ウイルス感染による急性発疹性疾患である。感染症法では4類感染症に位置付けられている。主にアフリカ中央部から西部にかけて発生している。
2003年にはアメリカ合衆国でアフリカからの輸入動物を感染源としてヒトサル痘が流行した。非流行地においては流行地からサル痘ウイルスに感染している可能性のある動物を無防備に輸入させないことが,ヒトサル痘の発生を予防する上で重要である。
自然宿主はアフリカに生息するげっ歯類が疑われているが、現時点では不明である。稀に流行地外でも、流行地からの渡航者等に発生した事例がある。
症状は発熱と発疹を主体とし、多くは2~4週間で自然に回復するが、小児等で重症化、死亡した症例の報告もある。特異的治療法はない。
サル痘は 1958年にカニクイザルの痘瘡様疾患としてはじめて報告された。
ヒトサル痘は1970年にコンゴ民主共和国(旧ザイール)ではじめて報告されたあと,中央アフリカおよび西アフリカで散発的に患者が報告されている。特にコンゴ民主共和国では1970~ 2017年までに1,000人近くの患者が発生しており,1996~1997年および 2013年に感染者 100人以上に及ぶ比較的大きな流行が発生した。2017年においても1~3月までに 26人の患者が世界保健機関(WHO)に報告されている。
一方,2003年にはガーナから輸入された愛玩動物「キリス(Funisciurus属),アフリカオニネズミ(Cricetomys属),アフリカヤマネ(Graphiurus属)」を感染源として,アメリカ合衆国で 71人の患者が発生し,アフリカ以外ではじめてヒトサル痘が流行した。
日本ではこれまで,ヒトサル痘は報告されていない。
サル痘ウイルスの宿主はアフリカに生息するげっ歯類(キリス,アフリカオニネズミ,アフリカヤマネ)と考えられている。ヒトは感染動物や患者との接触により感染し,発熱や発疹などの症状を示す。致死率はウイルスの遺伝子型「コンゴ盆地型(Congo Basinstrain),西アフリカ型(West Africanstrain)」に応じて異なり,0~17%と幅がある。
病原体 参考文献1-3(最後に掲載)
ポックスウイルス科Poxviridaeは、二本鎖DNAを持つ巨大なエンベロープウイルスである。ポックスウイルス科は感染細胞の細胞質で増殖する。
*”pox”とは、pockesの綴りが変化したもので、pocke「膿疱」の複数形である。特に梅毒を指していた。
脊椎動物に感染するChordopoxvirus亜科と、節足動物に感染する Entomopoxvirus 亜科に分類される。さらにChordopoxvirus 亜科は
Orthopoxvirus(オルソポックスウイルス)(“Ortho-“は正の、の意味), Parapoxvirus, Capripoxvirus, Sulpoxvirus, Leporipoxvirus, Avipoxvirus, Yatapoxvirus, Molluscipoxvirus の8属と、未分類のウイルスから構成される。
*chordo-の意味は、ギリシャ語khorde「腸の弦」から「腸」に由来する。
オルソポックスウイルス属には、サル痘ウイルス、痘そうウイルス(天然痘ウイルス)、ワクチニアウイルス(種痘に用いられるウイルス)、牛痘ウイルス等が含まれる。
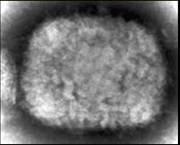
オルソポックスウイルス属のウイルスの形態はレンガ状で、その長径は300 nmを超える巨大なウイルスである。
(Smallpox: Negative Staining Electron Microscope Protocol for Rash Illness: HP)
図1 サル痘ウイルスの電子顕微鏡像。レンガ状の形態を呈する。
感染性ウイルス粒子は、細胞内で形成される細胞内成熟ウイルスと、細胞内成熟ウイルスが感染細胞膜から出芽し、細胞膜由来脂質膜をさらに被った細胞外外皮ウイルスからなる。両者の脂質膜上のウイルス糖タンパクは異なる。個体間の感染には細胞内成熟ウイルスが関与し、感染個体内での感染の拡大には主に、細胞外外皮ウイルスが関与すると考えられている。
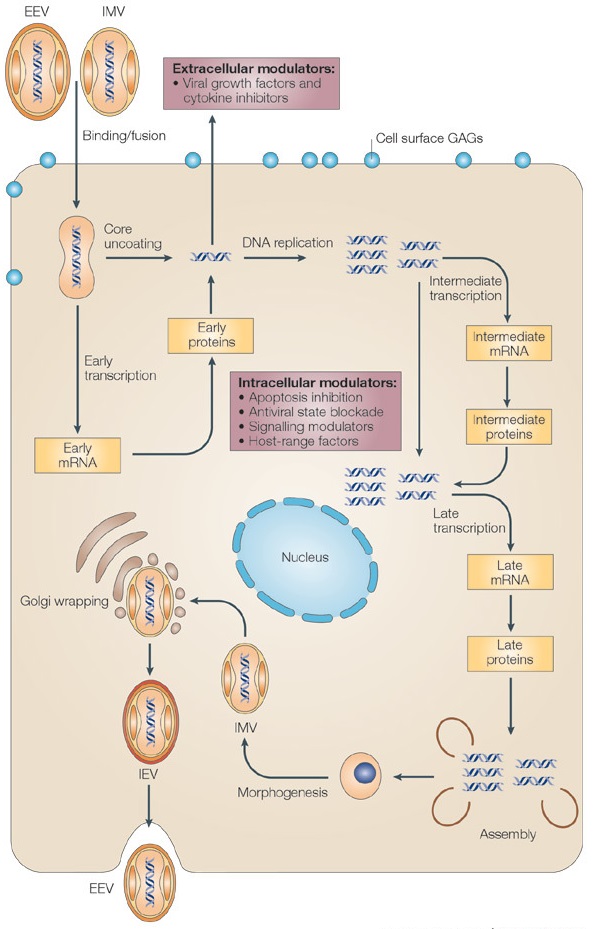
図2 ポックスウイルスの複製サイクル
すべてのポックスウイルスは、感染細胞の細胞質内で複製される。細胞内成熟ウイルス(IMV)と細胞外エンベロープウイルス(EEV)という2つの異なる感染性ウイルス粒子によって感染が開始される。IMVとEEVのビリオンは、表面の糖タンパク質と脂質膜が異なる。
初期の細胞内成熟ウイルス(IMV)は、微小管を介して輸送され、ゴルジ体由来の膜に包まれて、細胞内封入ウイルス(IEV)と称されるようになる。IEVは細胞表面膜と融合して細胞関連エンベロープドウイルス(CEV)を形成し、細胞外に押し出される、または遊離したEEVを形成する。
サル痘ウイルスには大きく分けてコンゴ盆地系統群(クレード)と西アフリカ系統群(クレード)の2種類の遺伝的系統群があり、コンゴ盆地系統群は西アフリカ系統群に比較して、重症化しやすく、またヒトからヒトへの感染性が高いとされる。
(江川和孝.各論1.ヒトサル痘.化学療法の領域.2017: 33(9). pp.67-74)
サル痘ウイルスはポックスウイルス科コードポックスウイルス亜科オルソポックスウイルス属に分類される二本鎖 DNAウイルスである。直径は 200~ 300 nmで,特徴的なレンガ状の形態を有する。エンベロープに包まれ,内部にはDNAを含むコアと酵素を含む側体をもつ。
ゲノム(全長約 200 kbp)の複製はすべて細胞質内で行われ,好酸性細胞質内封入体(B型封入体)が形成される。
オルソポックスウイルス属にはサル痘ウイルスのほか,痘瘡ウイルスやワクシニアウイルス,牛痘ウイルスが分類されている。これらのオルソポックスウイルスは同属間で,血清学的,免疫学的に強い交差反応性を示すことから,抗原性が類似している。サル痘ウイルスは系統学的に牛痘ウイルスを起源としていると考えられている。
サル痘ウイルスの宿主はアフリカに生息するげっ歯類(キリス,アフリカオニネズミ,アフリカヤマネ)と考えられている。1985年にはコンゴ民主共和国(旧ザイール)で野性のトマスキリス(Funisciurus anerythrus)からサル痘ウイルスがはじめて分離された。
サル痘ウイルスは遺伝学的にコンゴ盆地型と西アフリカ型の2つに大別される。コンゴ盆地型サル痘ウイルスは西アフリカ型サル痘ウイルスに比べ,ヒトに対する病原性(罹患率,致死率,ヒトからヒトへの感染力等)が高い。サル痘ウイルスの病原性に関係する遺伝子として,D10L(host range protein),D14L(complement inhibitor),B10R(apoptotic regulator),B14R(interleukin〔IL〕-1β binding protein),B19R(serine protease inhibitor-like protein)などが報告されている。複数の病原遺伝子が病原性にかかわることによって,コンゴ盆地型サル痘ウイルスの病原性が西アフリカ型サル痘ウイルスのそれに比べて高くなったと考えられている。
感染源・感染経路・感染症
サル痘ウイルスの動物からヒトへの感染経路は、感染動物に咬まれること、あるいは感染動物の血液・体液・皮膚病変(発疹部位)との接触による感染が確認されている。自然界ではげっ歯類が宿主と考えられているが、自然界におけるサイクルは現時点では不明である。
ヒトからヒトへの感染は稀であるが、濃厚接触者の感染や、リネン類を介した医療従事者の感染の報告があり、患者の飛沫・体液・皮膚病変(発疹部位)を介した飛沫感染や接触感染があると考えられている。
ヒトサル痘のおもな感染経路は,感染動物による咬傷,感染動物の血液や体液,皮膚病変との接触である。ヒト(患者)からヒトへの二次感染率は比較的低いものの,患者の飛沫や体液との直接接触により感染する場合がある。
致死率はコンゴ盆地型サル痘ウイルスで1~ 17%である。死亡例では発症から 14日以内に死亡する。
一方,西アフリカ型サル痘ウイルスによる死亡例は,これまで報告されていない。潜伏期は4~ 24日(平均 14日)で,頭痛や倦怠感をともなった発熱(38度以上)が2~4日続いた後,発疹が生じる。直径 0.5~1cmの発疹が体幹から現れはじめ,末梢へと広がる。顔面(患者の95%),手掌や足底(患者の 75%),口腔粘膜(患者の 70%),性器(患者の 30%),角膜や結膜(患者の 20%)において発疹は観察される。発疹は,丘疹,水疱,膿疱,痂皮の順で進行し,痂皮が完治するまでに 14~ 28日(平均 21日)を要する。その他の症状として,発咳,悪寒,咽頭痛なども観察される。
またヒトサル痘の特徴的臨床所見としてリンパ節腫張がある。ヒトサル痘と症状が似ている痘瘡ではリンパ節腫張は認められないため,痘瘡との鑑別において重要である。しかし,重症例ではヒトサル痘と痘瘡を臨床的に区別することは困難である(その他の要因、他疾患との合併でリンパ節腫脹をきたした場合)。
ヒトサル痘は水痘と鑑別することも大切である。水痘患者ではヒトサル痘と異なり,持続的に高熱が続く場合は少なく,発疹は表在性で体幹部を中心に生じる。これらの臨床所見はヒトサル痘と水痘を鑑別するときに有用な所見である。
オルソポックスウイルス属間では抗原性の交差が非常に強いため,血清診断による感染ウイルス種の同定はできない。ヒトサル痘を確定診断するためには病原体を検出することが必要である。水疱,膿疱,リンパ節等からのウイルス分離による病原体の検出あるいは,ポリメラーゼ連鎖反応(PCR)法や loop-mediated isothermal amplification(LAMP)法による病原体の遺伝子の検出が行われる。PCR法や LAMP法ではウイルスの遺伝子型(コンゴ盆地型,西アフリカ型)の鑑別を行うことも可能である。
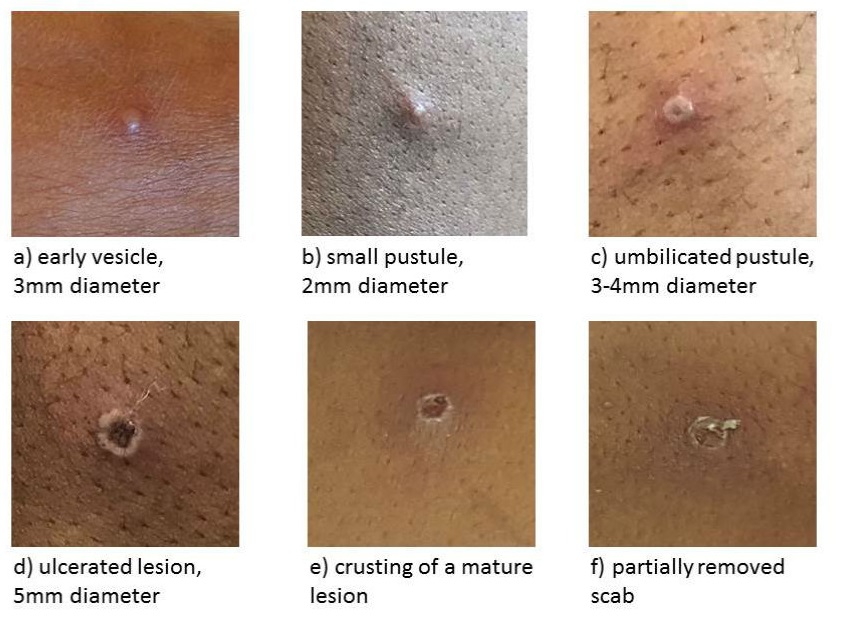
図3 サル痘の皮膚病変 HP
a) 初期の水泡, 直径 3mm
b) 小膿疱, 2 mm
c) 中央に陥没のない膿疱, 3-4 mm
d) 潰瘍, 5 mm
e) 治癒過程にある痂疲病変
f) 治癒すると表面は剥離が起こる
流行地
サル痘は1970年にザイール(現在のコンゴ民主共和国)で初めて報告されて以降、アフリカ中央部から西部にかけて主に発生してきた。
2022年4月24日現在、アフリカ大陸では中央アフリカ共和国、コンゴ民主共和国、ナイジェリアで発生が持続しており、特にコンゴ民主共和国では2022年1月以降1,152例の患者と55例の死亡例が報告されている。
一方、アフリカ以外でも、過去に流行地域からの帰国者で散発的に発生報告が見られていた。
アフリカ以外での最大の発生は、2003年4月に米国テキサス州でガーナから輸入されたサル痘に感染したげっ歯類を原因とする事例がある。
2022年5月、海外渡航歴のないサル痘患者が英国より報告され、続いて欧州、米国でも患者の報告がされている。
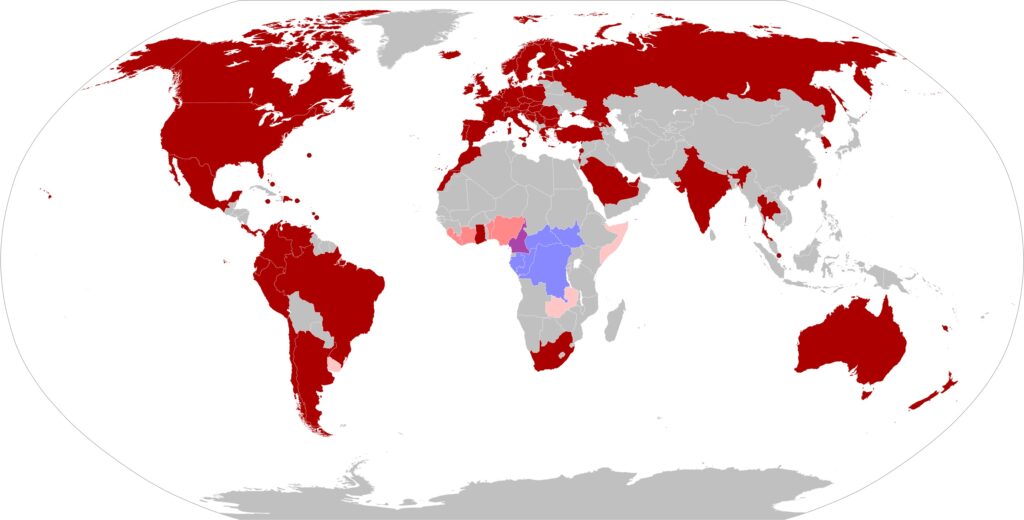
図4 サル痘の世界的発生 Wikipedia こちら
青 西アフリカ型クレード流行地
赤 コンゴ型(中央アフリカ型)クレード流行地
紫 両者が流行
薄紫 2022年、西アフリカ型クレードの発生地
桃色 疑い症例
今回、これに日本で感染が確認され、追加。
公衆衛生
日本ではサル痘は感染症法により四類感染症に指定され,感染拡大防止措置がとられている。
ヒトサル痘はコンゴ民主共和国でしばしば流行しており,ブッシュミート用に捕獲されたキリスなどから感染し,その後,ヒトからヒトへと感染が拡大すると考えられている。
日本におけるヒトサル痘は輸入症例を含めて発生していないが,米国ではガーナの野生げっ歯類がアメリカ合衆国に愛玩用として輸入された動物(プレーリードッグ)でサル痘ウイルスが持ち込まれ,ヒトが感染し流行が発生した。
サル痘ウイルスのヒトからヒトへの二次感染率は一般的に低いと考えられている。しかし,1996~ 1997年のコンゴ民主共和国におけるヒトサル痘の流行では,ヒトからヒトへの感染が 73%の患者で認められ,2003年のコンゴ共和国におけるヒトサル痘の発生では,ヒトからヒトへの感染が6世代まで続いたことが確認されている。また,2013年のコンゴ民主共和国におけるヒトサル痘の流行では,家族内における発病率が 50%であったことが報告されている。サル痘ウイルスのヒトからヒトへの二次感染率は,これまで考えられていたよりも高い可能性がある。
ヒトサル痘患者または擬似症患者に対して医療行為を施す際には,痘瘡ワクチン接種者が対応する。また,医療従事者は手袋やマスクを着用するとともに,処置後は必ず手洗いをし,感染予防に努めることが大切である。
ヒトサル痘に対する特異的治療法は確立されていないが、治療薬として Cidofovirなど
が有効であることが明らかにされている。しかし,これらの薬剤の使用が承認されている国はない。
種痘はヒトサル痘の予防にも有効性を示す。種痘の免疫持続期間は不明であるが,種痘後,数十年経過しても抗体やメモリーT細胞は高率に維持されることが明らかに
されている。しかし,種痘は 1980年の痘瘡根絶を機に世界的に行われておらず,日本においても 1976年以降,それは行われていない。そのため,半数以上の日本人はヒトサル痘に対して免疫をもっていない。
予防法
- 家庭、市中における感染対策について
発熱、皮疹がありサル痘が疑われる場合、マスク着用を行い、咳エチケットを守り、手指衛生を行う。また、患者が使用したリネン類から感染した報告があることから、使用したリネン類や衣類は手袋などを着用して直接的な接触を避け、密閉できる袋に入れて洗濯などを行い、その後手洗いを行う。
- 病院における確定症例、疑い症例への感染対策について
確定患者および疑い患者に対しては飛沫予防策、接触予防策を取る必要がある。
サル痘の主な感染経路は接触感染や飛沫感染であるが、水痘、麻疹等の空気感染を起こす感染症が鑑別診断に入ること、サル痘に関する知見は限定的であること、他の入院中の免疫不全者における重症化リスク等を考慮し、現時点では、医療機関内では空気予防策を実施することが推奨される。
また、診療行為に伴うエアロゾル感染の可能性が否定できないため、N95マスクなど空気予防策を取る事を検討する。
- ワクチンについて
天然痘のワクチンである痘そうワクチンがサル痘予防にも有効であるが、日本では1976年以降、痘そうワクチンの接種は行われていない。サル痘ウイルス曝露後4日以内に痘そうワクチンを接種すると感染予防効果が、曝露後4-14日で接種した場合は重症化予防効果があるとされている。
イギリスで報告されたサル痘ウイルス HP
参考文献
サル痘 国立感染症研究所 こちら
サル痘 WHO. 2018. pdf
江川和孝.各論1.ヒトサル痘.化学療法の領域.2017: 33(9). pp.67-74
- McCollum, A.M. and I.K. Damon, Human monkeypox. Clin Infect Dis, 2014. 58(2): p. 260-7.
- Nolen, L.D., et al., Extended Human-to-Human Transmission during a Monkeypox Outbreak in the Democratic Republic of the Congo. Emerg Infect Dis, 2016. 22(6): p. 1014-21.
- Moss, B., Poxvirus DNA replication. Cold Spring Harb Perspect Biol, 2013. 5(9).


コメント